2024.11.28
早期発見の鍵を握るがん検診-Vol.01
1981年以降現在も日本の死亡原因の第1位であるがんは、種類にもよりますが早期発見・早期治療することで治癒率が高くなり死亡率が下がることが明らかになっています。そして早期発見・早期治療の鍵を握るのが、国や医療機関が推進する「がん検診」です。
コラム3回目は、私たちと大切な人の命を守る「がん検診」について、実施の背景や目的、検診の種類や現在の課題などをお届けします。
がん検診の背景と目的
厚生労働省によると1981年以降がんは国内の死亡原因の第1位をキープし、2023年もがんによる死亡者は全死亡者のうちの24.3%を占めています。国としてもがん対策は喫緊の課題であり、政策としてがん対策に取り組んでいます。
国が本格的にがん対策に着手したのは2006年の「がん対策基本法」の制定と翌年2007年の施行からです。同法では基本的施策の1つとして、がん検診の質の向上を掲げています。同年には「がん対策推進基本計画」が策定され、改訂を繰り返し2023年度からは「第4期がん対策推進基本計画」が開始されています。
計画では、それまで50%達成を目標としていた胃・肺・大腸・乳・子宮頸部の5がん検診受診率を60%に引き上げています。にも関わらず、依然として日本のがん検診受診率は欧米(80%以上)と比較しても低く、40~50%程度に留まっているのが現状です。
受診率が低い背景には、「受ける時間がない」「必要性を感じない」といった事情があるようです。
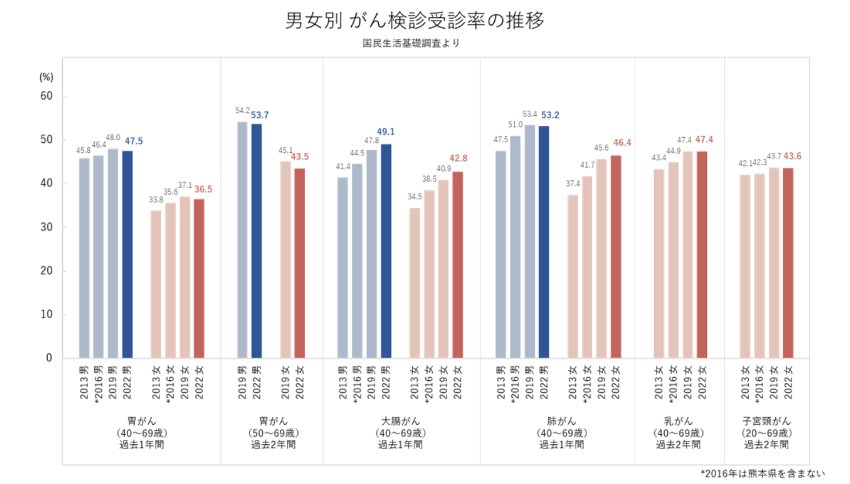
出典:国立がん研究センターがん情報サービス「がん登録・統計」https://ganjoho.jp/reg_stat/statistics/stat/screening/screening.html
一般的ながん検診の目的は、無症状のうちにがんを早期発見し治療につなげ、がんによる死亡率/リスクを下げ、生存率を上げることです。早期発見できれば治療の選択肢も増やせ、治療による負担も減らせます。しかし厳密にいえば、検診の種類によって目的は若干異なります。
がん検査の種類
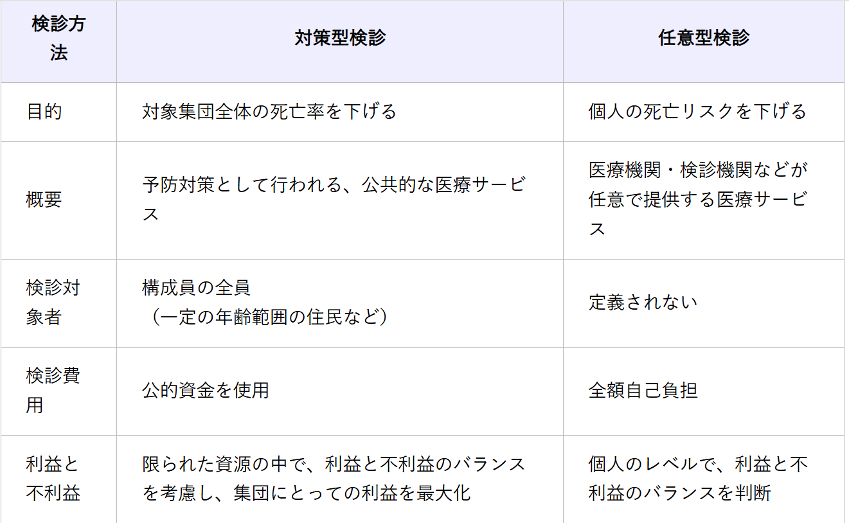
日本におけるがん検診には、市区町村などが実施する「対策型検診」と民間の医療機関や検診機関などが任意で実施する人間ドックなど「任意型検診」の2種類があります。
【対策型健診】
1983年に施行された老年保険法から開始されたもので、当初は胃がん検診と乳がん検診のみ適用されていました。後に適用症例が増えていき、現在では肺がん・乳がん・大腸がん検診の計5種類が導入されています。 対策型検診は「集団としての」死亡率の減少を目的としています。科学的に効果が明らかな検診を実施するのが特徴で、対象年齢、受診間隔によって精度管理を行っています。
公共政策として実施されるため受診者の費用負担は少額で済みます。
【任意型検診】
人間ドッグやがんスクリーニング検査等の任意型検診は「個人の」死亡リスクを下げることを目的に実施される「対策型がん検診以外のがん検診」で、検診方法も対象年齢も限定されません。
費用や検診の種類は医療機関によって異なり、基本的には全額自己負担です。ただし、企業で働いている人の場合は健康保健組合から補助金が出ることもあります。
対策型検診の現状と課題とは~がんが見つからない!?~
これは、対策型検診の費用の大半が自治体や国の公的な財源から賄われており、「これくらい費用をかけて検診をしたら、これだけの住民のがんが見つけられて社会的喪失(死亡率)を抑制出来る」という費用対効果の概念を基にプランニングされているからです。そのため、対策型検診でがんが見つからない可能性も当然あります。
例えば乳がん検診の乳房X線(マンモグラフィ)では乳腺もがんも白く映るため、特に乳腺が多く脂肪が少ない「高濃度乳房」の人ではがんの判定が難しいとされています。そこで高濃度乳房の場合は自費で乳腺エコー(乳房超音波検査)を併用することが推奨されていますが、乳腺エコーも技師の技量が検査結果に反映されるところが大きいのが事実です。
胃がん検診では胃部X線検査(バリウム検査)か胃内視鏡検査(胃カメラ)のどちらかを選択して受診できます。しかし、バリウム検査では早期がんをほとんど見つけられません。
※胃カメラなら粘膜の表面に胃がんが生じた段階で発見することができます。
・対策型検診の“適齢期”と実態
国が推奨する対策型検診では、年齢の下限を胃がん検診が50歳以上、肺がんと大腸がんが40歳以上、乳がんが40歳以上、子宮頸がんが20歳以上と定めています。一方で、年齢の上限はありません。ただし、厚生労働省の「がん予防重点健康教育及びがん検診実施のための指針」ではがん検診受診の推奨年齢の上限を69歳としています。高齢者の場合はがん以外の病気に罹患して死亡する可能性も高く、たとえ検診でがんが発覚しても検査や治療に耐えられない可能性もあるというのが背景にあります。
しかしがんは、国が検診を推奨する年齢の下限以下、上限以上でも発症することが珍しくありません。場合によっては20代でも発見時にはステージ4だったケースも散見します。つまり年齢制限がある対策型検診だけに頼るのは個人のがんリスク対策としては不十分です。
任意型検診の代表格である人間ドックなら、基本的には20歳以上であれば誰でも受診できます。また近年では、性別や年齢に関係なく受けられ、全身のがんリスクを発見できる「マイクロCTC検査」と呼ばれる画期的な検査方法も台頭しました。しかし費用はすべて自己負担であり、がんの確定診断や血液がんは検査できないというデメリットもあります。

がんの早期発見につなげるために
がん種にもよりますが、症状が現れてから医療機関を受診するとがんが進行していることが多く、治療が困難になり身体への負担や金銭的な負担も大きくなります。だからこそ検診による早期発見が重要です。
そもそも対策型検診では限られた種類のがんしか対象ではありません。対策型検診の5大がん以外にも幅広く病気の有無をチェックしたい場合は人間ドックなどの任意型検診も併用することをおすすめします。任意型検診では20歳以上であれば思い立ったが吉日です。
とはいえ、どんなに高価な検査をしても精度は100%ではありません。さまざまな検査を組み合わせて定期的に検診を受診することががんの早期発見への近道です。2年に1回の対策型検診では不十分な可能性があります。目安としては1年に1度の検査が理想的でしょう。 また、どこの医療機関で検査を受けるかどうかもがんの早期発見の鍵となります。医師や技師の腕に定評がある医療機関を選択するほか、任意型検診においては高精度の医療機器の導入有無も判断の基準にしても良いかもしれません。
がん検診が導く「未来の健康」
がん発症リスクには個人差があります。家族歴や生活環境を鑑みて、自分に適した検診・検査の種類や受診間隔を検討しましょう。もし異常が見つかれば早期治療の糸口にもなるし、たとえ異常が見つからなくても自分の身体と向き合い、生活習慣を見直すきっかけになるはずです。
医療機関によっては、大切な方にプレゼントとして贈る人間ドック券なども販売するところも増えています。自分の身体は自分で守るのは第一ですが、大切な人の身体も検診によって守れるかもしれません。ぜひ活用してみてはいかがでしょうか。
本記事は研究背景や考え方を紹介するものであり、特定の効果・効能を示すものではありません。
治療や使用については、必ず医師にご相談ください。

